Орфанные заболевания. перечень
Содержание:
- Примеры орфанных заболеваний, которые диагностируют и лечат в МЦ Хадасса
- Орфанные заболевания: статистика
- Определение
- Московский опыт
- Какие существуют методы лечения и терапия?
- Мукополисахаридоз
- Болезнь Помпе
- Болезнь Фабри
- Как обстоят дела в Казахстане
- Болезнь под маской
- Вопрос денег
- Призвание «редких» врачей
- Помощь детям с орфанными заболеваниями
- Оптимистичный диагноз
- Ваня выздоровел
- Хадассе нет равных в диагностике орфанных заболеваний
Примеры орфанных заболеваний, которые диагностируют и лечат в МЦ Хадасса
- геморрагическая тромбоцитемия
- синдром Имерслунда-Грасбека
- альфа-талассемия
- бета-талассемия
- дельта-бета-талассемия
- серповидно-клеточная анемия
- наследственный сфероцитоз
- наследственный эллиптоцитоз
- гемолитическая анемия
- атипичный гемолитико-уремический синдром
- апластическая анемия
- анемия Даймонда-Блекфена
- пурпура
- гипергаммаглобулинемия
- IPEX-синдром
- аденозиндезаминазная недостаточность
- недостаточность лейкоцитарной адгезии
- ретикулярный дисгенез
- болезнь Виллебранда
- детский генетический агранулоцитоз
- врожденная метгемоглобинемия
- эозинофилия
- гемофагоцитарный лимфогистиоцитоз
- синдром Розаи-Дорфмана
- комбинированный иммунодефицит
- синдром Вискотта-Олдрича
- синдром Ниймаген
- синдром Блума
- хроническая гранулематозная болезнь (ХГБ)
- синдром ICF: NEMO синдром
- синдром Ди Георга (Ди Джорджа, велокардиофациальный синдром)
- синдром Оменна
- синдром Чедиака-Хигаси
- хрящево-волосяная гипоплазия
Метаболические заболевания и болезни эндокринной системы
- детская пролактинома
- болезнь Иценко-Кушинга
- адреногенитальный синдром
- синдром Ларона
- врожденный гиперинсулинизм
- тирозинемия
- болезнь «кленового сиропа»
- адренолейкодистрофия
- синдром Фанкони
- цистиноз
- болезнь Хартнупа
- синдром Лоу
- гликогеноз
- галактоземия
- болезнь Гоше
- болезнь Фабри
- болезнь Ниманна-Пика
- муковисцидоз
- семейная средиземноморская лихорадка
- аспартилглюкозаминурия
- синдром Вольфрама
- болезнь Фарбера
- метахроматическая лейкодистрофия
- мукополисахаридоз 1 типа (синдром Гурлера-Шейе)
- мукополисахаридозы III, IV, VI, VII типов
- муколипидоз
- альфа-маннозидоз
- бета-маннозидоз
- сиалидоз
- галактосиалидоз
- а-бета-липопротеинемия
- синдром Леша-Нихана
- болезнь Менкеса («болезнь курчавых волос»)
- порфирия
- первичный ювенильный гемохроматоз
- болезнь Александера
- болезнь Краббе
- синдром Прадера–Вилли
- синдром Швахмана-Даймонда
Заболевания нервной системы
- синдром Туретта
- болезнь Галлервордена-Шпатца
- дистрофия Дюшенна
- мальформация Арнольда-Киари тип 1
- сирингомиелия
Врожденные аномалии
- конгенитальный дискератоз
- остеопетроз (мраморная болезнь)
- синдром Энгельмана
- болезнь Гиршпрунга
- синдром Альпорта
- нейрофиброматоз 1 типа
- синдром Мебиуса
- синдром Гольденхара
- синдром Холта-Орама
- синдром Лорена–Муна-Бидля
- туберозный склероз (болезнь Бурневилля)
- синдром Пьера-Робена
- дисплазическая дистрофия
- врожденный ихтиоз
Орфанные заболевания: статистика
Для каждой страны оценка «редкости» заболевания сугубо индивидуальна.
Например, в Европе установлено отношение одного случая орфанного заболевания к 2 тыс. При этом количество пациентов там составляет более 30 млн. человек.
В России действует другое соотношение: 10 на 100 тыс. граждан.
Согласно данным Росстата, 15,8 тыс. россиян болеют редкими заболеваниями, более 7 тыс. из них – дети. В то же время Министерство здравоохранения России учитывает не все случаи заболеваний, а только те, которые подтверждаются покупкой лекарственных средств в рамках нескольких программ:
- В региональную программу входит факт выявления орфанных заболеваний, угрожающих жизни ребенка, оказание финансовой помощи из бюджета.
- В федеральную программу входит выявление и оказание помощи тем пациентам, лечение которых является дорогостоящим. К таким случаям можно отнести заболевания рассеянным склерозом, нанизмом, болезнью Гоше и т.д.
Важно! В отдельную категорию следует отнести лиц, нуждающихся в трансплантации внутренних органов
Редкие орфанные заболевания
В рамках государственного задания от Федерального агентства научных организаций с 2007 года в России установлена отдельная квота на обследование и консультацию 10 тыс. пациентов, страдающих орфанными болезнями.
Несмотря на то, что Министерство здравоохранения уделяет особое внимание людям с орфанными заболеваниями (в том числе, выявляет их наличие и оказывает помощь в предоставлении специальных оборудования и препаратов для лечения)
Определение
Не существует единого, широко принимаемого определения редких заболеваний. Некоторые определения полагаются на количество людей, живущих с заболеванием, другие могут включать иные факторы, например, доступность лечения болезни или возможность облегчения её течения.
В США Акт о редких заболеваниях (Rare Disease Act) 2002 года определяет редкие болезни как «болезни или состояния, затрагивающие менее 200000 людей в США» («any disease or condition that affects less than 200,000 persons in the United States»), или примерно 1 человека из 1500. Такое определение очень близко к определению из Закона об орфанных препаратах («Orphan Drug Act») от 1983, федерального закона, написанного, чтобы стимулировать исследования редких болезней и разработку лекарств от них.
В Японии редкие болезни определяются как болезни, затрагивающие менее 50000 пациентов в Японии, или около 1 среди 2500. Однако European Commission on Public Health определяет редкие болезни как угрожающие жизни или хронические серьёзные болезни, имеющие настолько низкий уровень в популяции, что для их изучения и борьбы с ними требуются специальные общие усилия «life-threatening or chronically debilitating diseases which are of such low prevalence that special combined efforts are needed to address them.» Низкий уровень в популяции обычно соответствует менее чем 1 из 2000. Болезни, не являющиеся угрожающими жизни, серьёзными хроническими, либо адекватно излечимыми, исключаются из определения.
В России редкими предлагается считать заболевания с «распространенностью не более 10 случаев на 100 000 человек».
В медицинской литературе приняты сходные определения с уровнем распространенности от 1 из 1000 до 1 из 200000.
Московский опыт
Проблемы, возникающие при организации и проведении массового обследования новорождённых на орфанные и наследственные заболевания, стали одной из тем обсуждения для участников IV Всероссийской мультимедийной научно-практической конференции «Актуальные вопросы современной перинатологии: «Сложный случай». Её организаторы — Российская ассоциация специалистов перинатальной медицины (РАСПМ) и Союз педиатров России (СПР). Руководитель Городского центра орфанных и других редких заболеваний у детей и подростков ГБУЗ «Морозовская ДГКМБ ДЗМ» Н. Л. Печатникова призвала коллег постоянно помнить о редких и наследственных болезнях обмена (НБО) даже во время рутинного медицинского осмотра ребёнка: «При многих НБО наследственный анамнез не отягощён. Часто, озвучив диагноз наследственной болезни, приходится слышать от родителей: этого не может быть, у нас в роду все здоровы. Но, к сожалению, даже этот факт не исключает возможность наличия у ребенка наследственного заболевания».
Заведующая организационно-методическим отделом по педиатрии ГБУ «НИИ организации здравоохранения и медицинского менеджмента Департамента здравоохранения г. Москвы» И. П. Витковская рассказала о централизации медицинской помощи пациентам с орфанными заболеваниями в столице. Сначала, в 2014 г., создали круглосуточную стационарную медицинскую помощь для пациентов с орфанными заболеваниями. В следующем году приняли решение, что амбулаторную медицинскую помощь, как и проведение неонатального скрининга, необходимо проводить в одном, многопрофильном, круглосуточном стационаре с возможностью предоставления амбулаторно-поликлинической помощи, выдачи продуктов лечебного питания и необходимых лекарственных препаратов. Таким стационаром стала Морозовская детская городская клиническая больница.
«Здесь есть лаборатория, она проводит исследования, результаты которых передаются в медико-генетическое отделение, — рассказала И. П. Витковская. — При выявлении орфанного заболевания специалисты отделения вызывают пациента на первичную консультацию. В стационаре больных готовы проконсультировать врачи разного профиля — детский эндокринолог, педиатр, генетик, гастроэнтеролог… В итоге, к настоящему времени помощь пациентам с орфанными заболеваниями в Москве стала централизованной и оказывается по «принципу одного окна».
Участники конференции констатировали: для эффективного решения проблем, связанных с пренатальной диагностикой и последующим лечением орфанных заболеваний, необходимо объединить усилия врачей, учёных, специалистов фармацевтических компаний и профильных государственных структур. В этом нуждаются тысячи пациентов, в том числе и те, кто ещё не родился.
«Москва. Центр», 27.04.2018 г.
Какие существуют методы лечения и терапия?
Мукополисахаридоз
В настоящее время для нескольких типов мукополисахаридозов, в частности для МПС I типа, доступна ферментозаместительная терапия (ФЗТ).
Она представляет собой замещение нефункционирующего фермента его воспроизведённой активной копией (ферментозаместительная терапия). Помимо ферментозаместительной терапии лечение тяжёлой формы мукополисахаридоза I типа также осуществляется с помощью пересадки гемопоэтических стволовых клеток от донора (трансплантация проводится только в возрасте до 2,5 лет). При этом ферментозаместительная терапия может проводиться как до, так и после трансплантации. Ввиду тяжести и довольно быстрого прогрессирования заболевания своевременно инициированная ферментозаместительная терапия позволяет предотвратить дальнейшее развитие заболевания и необратимое повреждение органов и их систем. Для получения дополнительной информации о лечении мукополисахаридоза I типа проконсультируйтесь с врачом.
Болезнь Помпе
На данный момент для лечения болезни Помпе существует ферментозаместительная терапия (ФЗТ).
Фермент способствует удалению гликогена из клеток и предотвращению его дальнейшего накопления. Фермент медленно вводится в кровоток через вену, обычно на руке или кисти. Это называется «внутривенная инфузия» (или сокращенно ВВ-инфузия). Инфузия обычно проводится сначала в больнице. Для получения дополнительной информации о лечении болезни Помпе проконсультируйтесь с врачом.
Болезнь Фабри
На данный момент для лечения болезни Фабри существует ферментозаместительная терапия (ФЗТ).
Фермент способствует удалению GL-3 из клеток и предотвращению его дальнейшего накопления. Фермент медленно вводится в кровоток через вену, обычно на руке или кисти. Это называется «внутривенная инфузия» (или сокращенно ВВ-инфузия). Инфузия обычно проводится сначала в больнице. Для получения дополнительной информации о лечении болезни Фабри проконсультируйтесь с врачом.
Как обстоят дела в Казахстане
20 октября 2020 года Минздрав РК утвердил обновлённый приказ, в котором приводится перечень из 62 орфанных заболеваний и список из 92 лекарств для их лечения. В Казахстане, чтобы болезнь отнесли к разряду редких, она должна следовать одному или нескольким критериям:
- быть нераспространённой – не более 50 случаев на 100 тысяч человек;
- иметь систематическую методологию лечения, для проведения которого имеются разработанные и зарегистрированные на территории Республики лекарственные средства или препараты, незарегистрированные в Казахстане, но применяющиеся в других странах для лечения орфанных болезней;
- относиться к заболеванию, лечение для которого ни в мире, ни в Казахстане, ещё не разработано;
- необходимость оказания паллиативной медицинской помощи из-за отсутствия радикальной терапии.
Болезнь под маской
В простых ситуациях орфанное заболевание определяют по мутациям или изменениям в структурах хромосом, но более сложные случаи требуют серьезного обследования с использованием высоких генетических технологий. Однако далеко не везде есть необходимое медицинское оборудование, поэтому не все маленькие пациенты получают правильное лечение. Впрочем, даже при наличии современного, «продвинутого» оборудования, позволяющего внутриутробно выявлять множество редких заболеваний, врачи зачастую ставят ошибочный диагноз. Причина в том, что они редко сталкиваются с орфанными заболеваниями, недостаток знаний мешает распознавать болезнь, способную «маскироваться» под другие, более распространённые недуги. Последствия ошибки становятся фатальными.
После выявления орфанного заболевания плода тактику ведения беременности определяет консилиум: врач-генетик, врач ультразвуковой диагностики, акушер-гинеколог и другие специалисты. Будущей матери и членам её семьи предоставляется полная информация о возможных исходах беременности и дальнейшем состоянии здоровья ребёнка. При необходимости даются рекомендации по прерыванию беременности, а при корригируемых факторах риска — перечень необходимых медицинских процедур до и после рождения малыша.
Причина в том, что они редко сталкиваются с орфанными заболеваниями, недостаток знаний мешает распознавать болезнь, способную «маскироваться» под другие, более распространённые недуги. Последствия ошибки становятся фатальными.
Определив с помощью пренатальной диагностики причину болезни и лежащий в её основе генетический дефект, врачи могут его должным образом скорректировать, применяя индивидуальную методику лечения. Активно обсуждается и возможность редактирования генома: удаление «неправильного» участка гена и замена его здоровым. Впрочем, пока это лишь теория, а на практике большинство специалистов предлагают расширить пренатальный скрининг, поскольку ранняя диагностика орфанных заболеваний зачастую позволяет предотвращать развитие серьезных клинических изменений, наступающих в результате «генетических поломок».
Вопрос денег
У сына Натальи Буртаевой мукополисахаридоз IV типа, заболевание схожее, но ни в списке «12 нозологий», ни в «Перечне 24» его нет.
Даниилу уже шестнадцать. Его рост 97 сантиметров. Ходит с трудом: ноги и руки деформированы, внутренние органы тоже деформированы. С пятого класса Даня учится на дому. Нервная система при этом диагнозе не страдает, дети с ним отлично осваивают школьную программу. Но поврежденной оказывается опорно-двигательная система, страдает слух.
Препараты специальной ферментной заместительной терапии, положенной в таких случаях, существуют, но первое время были не зарегистрированы в России. Единственное лекарство, одобренное американским надзорным фармакологическим ведомством (FDA) в 2014 году, называется элосульфаза альфа — торговое название Вимизим (Vimizim).
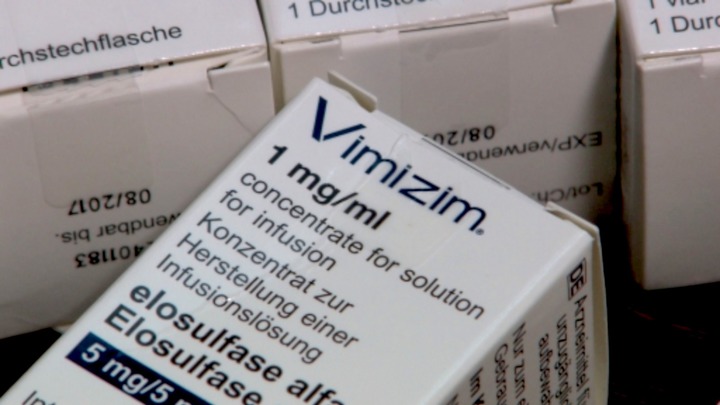
Без Вимизима больные мукополисахаридозом IV типа умирают к двадцати годам. Когда новости о его разработке только появились в специализированных СМИ, Наталья было обрадовалась. Но стоимость его годового курса превышает 60 миллионов рублей.
Минздрав Ульяновской области ожидаемо отказался приобретать препарат. Наталья подала в суд и выиграла: первый в 2016 году, второй, когда министерство подало апелляцию, — в 2017. Ни письма в Росздравнадзор и Путину, ни сюжет на «Первом канале» не помогли: Даниил до сих пор не получает лечения.
«Мы не прячемся, — твердо сообщает Наталья корреспонденту. — Даня часто гуляет на коляске. Мы с ним ездили на море, а сегодня вообще особенный день: последний звонок. Он выйдет на сцену и получит аттестат зрелости.
Добавляет: «Он у меня обычно говорит, когда я переживаю, что люди его не примут: „Мам, ты, это, не переживай. Я привык, что на меня так смотрят“».
Более того, после школы Даниил планирует учиться дальше, признается мать, вздыхая: «Не знаю, сколько он будет жить». Врачи точно ответить на этот вопрос тоже не в силах, но очевидно, что без терапии Даня проживет недолго.
Призвание «редких» врачей
Третий фестиваль социальной солидарности «Редкая жара» был посвящен «редкому» врачу – тому, кто в непростых условиях потенциальных угроз «сверху», в обстановке дефицита всего – профессионального времени, медицинской оснастки, лекарств и оборудования – не предает себя и свою клятву Гиппократу. Он находит и спасает «редких» больных. Практикующие врачи и по-настоящему «редкие» люди поделились на пресс-конференции рассказамли, как нашли свое призвание.
Андрей Продеус, д.м.н., профессор, главный внештатный детский аллерголог-иммунолог Минздрава Московской области, главный педиатр ДГКБ №9 им. Г.Н. Сперанского:
«Несколько лет назад я понял для себя одну важную вещь: чтобы врачи разных специальностей понимали, что такое редкий пациент, надо уметь эти болезни диагностировать. Как только они появляются, появляется необходимость с ними работать. И следующий этап — предположение. Любая областная больница в состоянии сделать базовое обследование. Чем больше мы готовы воспринимать информацию, тем больше данных получим и появится возможность с ними работать. Понятно, что для этого нужны определенные ресурсы. Без финансирования чуда не будет.
Кроме того, важны вопросы с подготовкой кадров и настороженностью. Чем больше информации есть, чем больше мы можем знать о том, что врач действует не только и не столько по стандартным протоколам. В лучшем случае наши медицинские протоколы покрывают 70-75% известных вещей. Однако есть еще 20-25%, которые не тривиальные и не укладываются в эти протоколы. И задача «редкого» врача понимать, где у него заканчиваются компетенции как у доктора и, каким образом можно эти компетенции расширить, кто может в этом помочь, если невозможно этот вопрос решить самостоятельно. Когда врач, говорит: «Я не знаю, что с вами делать» – это именно то, что мы должны искоренить в своей среде. Для этого должна быть маршрутизация и необходимая информация».
Ольга Башкина, ректор Государственного астраханского медицинского университета:
«На самом деле каждый пациент — редкий. Мы все понимаем, что в образовании важны стандарты. Но, с другой стороны, мы так же понимаем, что есть много ситуаций, которые не укладываются в стандартные алгоритмы. И с ними тоже надо уметь работать. Редкие болезни как раз и дают нам такой материал. Более того: то, что сегодня мы называем редким случаем для региона, для страны, по факту является завтрашним днем и российской, и мировой медицинской науки. Причем, не только науки, но и системы оказания медицинской помощи в целом. Вопросы лекарственной терапии, вопросы назначения инвалидности и многие другие — редкие пациенты, редкие нозологии, появляясь в нашей практике, диктуют нам необходимость решать все эти вопросы. А это значит совершенствование медицинской науки, совершенствование системы оказания медпомощи в целом».
Послесловие автора:

Как представитель «Фармпробега» – информационного партнера Третьего соцфеста «Редкая жара», а также как модератор итоговой пресс-конференции, хочу выразить большую благодарность организатору и партнеру мероприятия – АНО «Дом Редких» и центру помощи пациентам «Геном». В лице этих неравнодушных, замечательных людей – Анастасии Татарниковой, Елены Хвостиковой, Светланы Петровой, Кирилла Куляева – мы нашли большую поддержку и опору наших стремлений объединения профессионального, пациентского и медийного сообщества.
Огромным достижением этого фестиваля явилась консолидация политиков, регуляторов, власти, врачей, экспертов, производителей, общественников и средств массовой информации в желании поднять острую и крайне важную проблематику орфанных заболеваний. Этот обзорный материал с участием столь большого количества уважаемых экспертов – лучшее тому доказательство.
Отдельно отмечу открытость нашего депутатского звена – Александра Петрова и Айрата Фаррахова, ведь это крайне важный шаг в сторону объединения общественности. Лично для меня стало большой честью публично озвучить базовые предложения экспертного совета Комитета Государственной думы по охране здоровья по прошедшему заседанию, посвященному орфанным заболеваниям
Я надеюсь на продолжение начатого важного общественного диалога в рамках Открытого научно-практического форума «Новейшая генетика. Современные знания о болезнях человека, перспективные подходы организации здравоохранения» (на примере орфанных заболеваний), трансляция которого пройдет на площадке Фармпробега 26-27 ноября 2020
Приглашаю всех неравнодушных к участию и поддержке предстоящего события.
@ Анна Плесовских, глава межотраслевого объединения «Фармпробег»


 Медиа-холдинг «Регионы России» является информационным партнёром Фармпробега
Медиа-холдинг «Регионы России» является информационным партнёром Фармпробега
Помощь детям с орфанными заболеваниями
Детям с редкими, орфанными заболеваниями требуется особый уход и постоянный прием лекарств, чтобы предотвратить прогрессирование болезни. Лечение зачастую является дорогостоящим – не все родители могут самостоятельно справиться с запросами. Чтобы получить финансовую помощь, они обращаются в благотворительные фонды.
Не стоит забывать и о том, что родителям необходима психологическая поддержка.
Нередки случаи, когда семья не верит в поставленный специалистом диагноз, в связи с этим проводит множество дополнительных анализов для того, чтобы опровергнуть его. Порой это играет существенную роль для лечения – ведь проведение процедур, а также прием лекарств необходим ребенку в кратчайшие сроки.
В некоторых странах существуют специальные программы, направленные на помощь детям с орфанными болезнями. В России часто организовываются проекты со стороны благотворительных фондов, оказывающих поддержку для покупки лекарств.
Оптимистичный диагноз
Проблемы с диагностикой, как те, с которыми столкнулась Виктория, — явление распространенное. Кроме широко известных орфанных заболеваний, вроде гемофилии (царской болезни), несовершенного остеогенеза (хрустальной болезни), гипофизарного нанизма (карликовости), среди них есть и те, о которых широкой публике практически неизвестно.
Более того, значительное их число плохо изучено, а их симптомы незнакомы даже врачам.
В результате специалисты, к которым обращаются пациенты, как правило, бывают не в состоянии поставить им правильный диагноз с первого раза и тем более оперативно подобрать лечение.
«Пациенты приходят к врачам в регионах с выписками, чтобы получить лекарства, а те говорят: „Кто это вам назначил? Нельзя!“» — рассказывает Ирина Мясникова, председатель правления Всероссийского общества орфанных заболеваний (ВООЗ).
Надежда Титаренко — молодая блогерка и активистка из Смоленска — одна из тех, кто столкнулся с подобной проблемой. У нее спинально-мышечная атрофия (СМА) Кугельберга-Веландера — тяжелое заболевание, при котором вследствие генных мутаций оказываются повреждены части спинного мозга.
Ваня выздоровел
В Украине Ване Волохатюку в течение 2 лет не могли поставить диагноз. В МЦ Хадасса у него обнаружили редкое и очень опасное заболевание – синдром IPEX. Ребенка спасли, проведя успешную трансплантацию костного мозга (ТКМ).

Фото слева: так Ваня выглядел до того, как профессор Полина Степенски успешно провела ему ТКМ в медицинском центре Хадасса.
Фото справа: Ваня после ТКМ с сотрудницей нашего медицинского департамента Эстер Винокуров.
Для справки:
- По разным оценкам в России к 2017 году было зарегистрировано от 1.5 до 5 миллионов больных с редкими заболеваниями.
- В 2017 году в Украине на лечение орфанных заболеваний был выделен 1 млрд. гривен, и эта сумма почти сразу же была признана недостаточной.
- В Беларуси зарегистрированы тысячи случаев орфанных заболеваний, по оценкам местной прессы ими болеют от 6% до 8% населения.
Хадассе нет равных в диагностике орфанных заболеваний
Для обнаружения орфанных заболеваний в медицинском центре используются самые современные генетические тесты, опираясь на которые специалисты иерусалимской больницы безошибочно обнаруживают любые известные генные мутации, при своевременном обращении – на самой ранней стадии. Но это еще не все: врачам Хадассы также нередко удается пополнить длинный список редких болезней.
Для получения более точной информации о стоимости лечения и специальных предложениях нажмите кнопку
Так в апреле 2017 года в одном из самых престижных международных изданий в области генетики American Journal of Human Genetics появилась публикация о результатах исследований, проведенных группой ученых под руководством заведующей отделением генетических и метаболических заболеваний МЦ Хадасса профессора Орли Эльпелег. Исследовательская группа сумела впервые описать неизвестное до сих пор опасное генетическое заболевание, поражающее нервную систему ребенка, и разработать методы его раннего обнаружения.
Профессор Орли Эльпелег
Эксперт мирового уровня в области клинической генетики, педиатр, заведующая отделением генетических и метаболических заболеваний МЦ Хадасса.
Благодаря безошибочным диагнозам профессора Эльпелег были спасены сотни детей.
Читать резюме врача Записаться на консультацию












