Реабилитация после удаления грыжи
Содержание:
Правильное лечение большинства фурункулов – хирургическая операция
Самолечение с помощью ихтиола, мази Вишневского, компрессов, может спровоцировать неконтролируемое распространение и генерализацию гнойного процесса, поэтому тактику лечения фурункула определяет только врач. Если гнойник правильно не вскрыть и не дренировать, антибиотики, противовоспалительные и прочие препараты не могут эффективно действовать на пораженные гноем ткани.
Вскрытие и дренирование фурункула
Если гнойный процесс выходит за пределы волосяного фолликула, требуется обязательное хирургическое вмешательство. Его выполняют в классической технике либо с помощью лазера. Лазерное удаление фурункула сопровождается дополнительным обеззараживанием пораженных тканей чирья. Наиболее оптимальную технику вмешательства в каждом конкретном клиническом случае определяет врач.
Также хирург определяет время для вскрытия таким образом, чтобы полностью сформировался стержень – в противном случае возможен рецидив заболевания. Процедуру выполняют под местной анестезией. После вскрытия гной и некроз удаляют. По показаниям выводят дренаж. Ткани обрабатывают антисептиком. На рану накладывают мазь с антибиотиком и стерильную повязку.
Советуем ознакомиться
Показания к операции
Абсолютными показаниями к нефрэктомии, являются следующие патологические состояния:
- тяжелые травматические повреждения, сопровождающиеся разрывом почки;
- опухоли большого размера, разрушившие структуру органа;
- аномалии строения почки, способствующие развитию серьезный осложнений;
- терминальный гидронефроз;
- почечнокаменная болезнь с гнойным поражением органа (пионефрозом);
- сморщенная почка.
Хирургическая тактика подбирается специалистом в соответствии с диагнозом, тяжестью течения болезни, общим состоянием и т. д. Решение по поводу оперативного вмешательства хирург принимает после комплексного диагностического обследования.
Подготовка, диагностика
Нефрэктомия — серьезное вмешательство, требующее тщательного подготовительного этапа. В рамках комплексной дооперационной подготовки пациент получает консультацию узких специалистов — хирурга-уролога, терапевта, анестезиолога. Помимо этого, потребуется пройти ряд лабораторно-инструментальных исследований:
- анализы крови (общий, биохимия, на резус-фактор и группу, госпитальные инфекции, свертываемость и т. д.) и мочи;
- УЗИ почек;
- мультиспиральная КТ почек и органов брюшной полости с контрастированием, при необходимости — МРТ почек;
- мультиспиральная КТ легких без контрастирования;
- ЭКГ, ЭХО-КГ, консультация терапевта/кардиолога.
Поскольку операция выполняется под общим наркозом, обязательна консультация анестезиолога. Врач подберет адекватный безопасную комбинацию и дозировку препаратов с учетом общего состояния пациента.
Операция выполняется под общим интубационным наркозом, последний прием пищи возможен не позднее чем за 10–12 часов. В день вмешательства нельзя пить, есть и курить.
Как проводится нефрэктомия
Удаление почки выполняется двумя основными методами — открытым и лапароскопическим. При открытой нефрэктомии, доступ к органу обеспечивается через полостной разрез, достаточный для визуализирования выполняемых хирургических манипуляций. Лапароскопическая нефрэктомия осуществляется через несколько микропроколов брюшной стенки, в которые хирург вводит инструменты и эндовидеокамеру.
При помощи инструментов, хирург мобилизует близлежащие органы (кишечник, поджелудочную железу) чтобы предотвратить их смещение или повреждение. Затем аккуратно выделяет питающие орган сосуды, пережимает, отсекает и клипирует/перевязывает их. Пережимает мочеточник и иссекает почку. Если вмешательство выполняется по поводу злокачественного образования, почка удаляется вместе с жировой тканью и фасциальной оболочкой. При обширной распространенности патологического процесса также удаляют лимфоузлы и надпочечник (чтобы предупредить метастазирование).
После коагулирования сосудов и ушивания внутренних тканей, хирург устанавливает дренажную трубку и послойно ушивает операционную рану. Пациенту накладывают стерильную повязку и перевозят в палату стационара.
Особенности реабилитационного периода
После лапароскопической нефрэктомии нахождение в стационаре не превышает в среднем 2–3 суток, после открытой — приблизительно вдвое больше. Обычно, на восстановление уходит 4–6 недель. В течение месяца необходимо:
- носить поддерживающий бандаж;
- минимизировать все физические нагрузки;
- исключить поднятие тяжестей;
- строго соблюдать назначенную врачом диету и питьевой режим.
Следует помнить, что оставшаяся почка берет на себя всю работу, поэтому крайне важно придерживаться рекомендованной диеты и внимательно следить за здоровьем.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Преимущества выполнения нефрэктомии в GMS Hospital
Удаление почки в хирургическом центре GMS, это:
- большой опыт хирургов-урологов и современное оборудование, которые гарантируют максимальный клинический результат при минимальном риске осложнений;
- отсутствие длительного ожидания операции — вмешательство выполняется в ближайшие дни после комплексной диагностики;
- применение малотравматичных методов — в большинстве случаев операция выполняется лапароскопическим способом;
- индивидуально составленные реабилитационно-восстановительные программы;
- комфортабельный стационар с уютными одноместными палатами.
Записаться на консультацию к специалисту GMS Hospital можно круглосуточно, по телефону или онлайн.
Врачебная практика: длительность реабилитации после разных операций
То, что законодательство «чешет» всех «под одну гребёнку», по меньшей мере странно, по большей – неразумно. Устанавливать одинаковый период реабилитации для людей, которые пережили удаление аппендицита и операцию на позвоночнике – в какие ворота это лезет? Не нужно иметь медицинского образования и вообще хоть сколько разбираться в здравоохранении, чтобы понять: эта норма законодательства нуждается в коррективах.
К счастью, закон оставляет врачам право руководствоваться здравым смыслом при назначении периода реабилитации. В рамках врачебной практики сложились некоторые неписаные нормы, поэтому пациент может приблизительно знать, сколько дней оплачиваемого отдыха предоставит доктор, отталкиваясь от вида хирургического вмешательства. Примерные сроки таковы (они утверждены Приказом Минздрава N 2510/9362-34 от 21.08.2000 г.).
Удаление аппендикса. От 16 до 21 дня – вот сколько длится больничный после операции на аппендицит
Обратите внимание, что эти сроки актуальны только в том случае, если пациента оперировали методом лапаротомии – то есть разрезали мягкие ткани над аппендиксом. После лапароскопии – операции, которая предполагает меньшую травматичность – листок нетрудоспособности выдаётся и вовсе всего на 5-7 дней
Отдых может быть продлён до 1 месяца, если у пациента после удаления аппендикса держится повышенная температура. Однако проблемы после операции на аппендицит чаще всего возникают у пожилых людей и детей – ни тем, ни другим больничный не нужен.
- Удаление паховой грыжи. Это уже достаточно серьёзная операция. Продолжительность больничного после операции паховой грыжи в среднем составляет 1.5 месяца. Столь длительный срок реабилитации обусловлен тем, что пациент только через месяц начинает возвращаться к обычному ритму жизни.
- Операция на глазах. Имеет значение характер хирургического вмешательства. Например, при отслоении сетчатки после операции на глаза дают больничный на срок до 2 месяцев. Листок нетрудоспособности могут закрыть и раньше, если будет установлено, что восстановление здоровья идёт опережающими темпами. После удаления катаракты отдых гораздо короче – его длительность составляет около 14 дней.
Обратите внимание: продолжительность больничного зависит не только от состояния здоровья пациента, но и от типа его работы. Если пациент – типичный офисный сотрудник, проводящий весь рабочий день перед монитором компьютера, у него есть шанс на довольно продолжительный отдых
- Удаление маточной трубы. Максимальная длительность больничного листа после операции по удалению матки составляет 40 дней. Более долгосрочный отдых у врача выпрашивать бесполезно: он возможен только в случае осложнений. Если работа пациентки связана с тяжёлыми физическими нагрузками, ей следует обсудить с работодателем возможность перейти на более лёгкий труд – нет оснований сомневаться, что лечащий врач выпишет такую рекомендацию. В течение 3-х месяцев после удаления маточной трубы запрещается поднимать нечто, имеющее вес свыше 3 кг, иначе запросто можно оказаться на операционном столе снова.
- Операция на позвоночнике. Предельная продолжительность больничного листа после операции на позвоночнике не установлена – срок отдыха зависит от того, как проистекает реабилитация. Работодателю точно не следует ждать появления сотрудника на рабочем месте раньше, чем через 2 месяца после хирургического вмешательства.
- Операция на венах ног. Больничный после операции на венах ног выдаётся на две недели. Срок отдыха может быть пролонгирован до 1 месяца, если работа у пациента сидячая или связана с тяжёлыми физическими нагрузками.
Обратите внимание: после удаления варикоза следует избегать нагрузок в течение 2-3 месяцев. Поэтому стоит обсудить с работодателем возможность временно перейти на лёгкий труд
Но где же продлить больничный после операции, если чувствуешь себя плохо? Нужно явиться в больницу к лечащему врачу и рассказать о проблемах со здоровьем и недомогании
Прийти следует точно в установленный врачом день – это важно. Если гражданин пропустит назначенный день, не имея уважительной причины, в листке нетрудоспособности будет проставлена специальная отметка
При наличии такой отметки размер пособия по временной нетрудоспособности может быть снижен.
Если после хирургического вмешательства прооперированный не способен самостоятельно передвигаться, врач для продления его больничного обязан прибыть к нему на дом. Такая обязанность установлена Приказом Минздравсоцразвития №624Н от 29.06.2011 г.
Преимущества выполнения нефрэктомии в GMS Hospital
Удаление почки в хирургическом центре GMS, это:
- большой опыт хирургов-урологов и современное оборудование, которые гарантируют максимальный клинический результат при минимальном риске осложнений;
- отсутствие длительного ожидания операции — вмешательство выполняется в ближайшие дни после комплексной диагностики;
- применение малотравматичных методов — в большинстве случаев операция выполняется лапароскопическим способом;
- индивидуально составленные реабилитационно-восстановительные программы;
- комфортабельный стационар с уютными одноместными палатами.
Записаться на консультацию к специалисту GMS Hospital можно круглосуточно, по телефону или онлайн.
Что такое воспаление аппендикса
Приступ аппендицита – это воспаление отростка слепой кишки, который называют аппендиксом. Протекает в острой форме, с быстро нарастающей симптоматикой и ухудшением самочувствия.
Причины:
- инфекционные заболевания (брюшной тиф, ангина);
- болезни эндокринной системы;
- запоры;
- кариес;
- неумеренное употребление семечек, заглатывание жевательной резинки и косточек фруктов и ягод;
- механические травмы;
- гельминтозы.
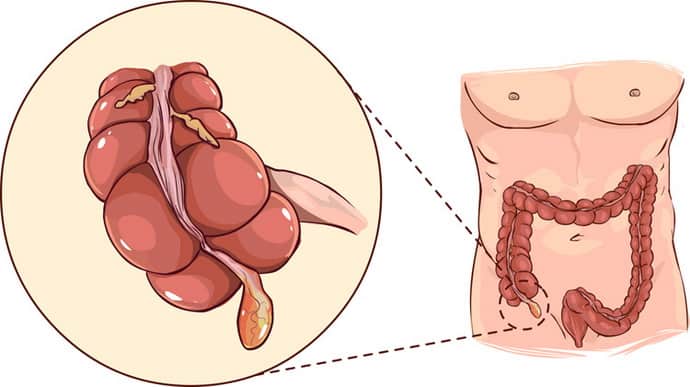
Симптомы:
- тупая ноющая боль в области пупка или подреберья, которая начинает стремительно нарастать;
- тошнота;
- рвота;
- сухость во рту;
- слабость;
- повышение температуры тела до 380С;
- так называемый «острый живот», когда из-за болевых ощущений невозможно провести пальпацию брюшной области.

При возникновении вышеперечисленных симптомов, больному необходимо как можно скорее обратиться в больницу для обследования, так как при отсутствии хирургического вмешательства происходит нагноение аппендикса, возникает – перетонит. В тяжелых случаях гной изливается в брюшную полость, что влечет за собой возникновение перитонита. В таком случае высока вероятность летального исхода.
Правила и ограничения во время реабилитации
В первые сутки после операции больные соблюдают голод. При желании есть можно пить густой кисель, бульон на постном мясе и овощах. В первые часы после отхождения от наркоза противопоказано любое питье и пища (возможна рвота, асфиксия рвотными массами). Вся пища должна быть теплой, комфортной температуры, исключаются агрессивные продукты с газом, повышенной жирности.
Питание в восстановительный период должно быть дробным, небольшими порциями — так исключается застой в кишечнике, снижается нагрузка на гладкую мускулатуру, исключаются запоры.
Также следует соблюдать несколько правил:
- избегать посещения саун, бань, горячих ванн — достаточно теплого душа;
- исключить воздействие ультрафиолета, прямых солнечных лучей (включая посещение солярия);
- исключить физические нагрузки, поднятие тяжестей;
- контролировать стул — при запорах следует принимать осмотические слабительные до полного восстановления пассажа кала.
Если больного отпускают домой до снятия швов, обязательно проводят антисептическую обработку, делают перевязки. В качестве антисептика идеально подходят водный раствор «Хлоргексидина», «Фурацилин», «Мирамистин».
При появлении покраснения и боли на ране или шовном элементе, мокнутии ранки, ухудшении самочувствия, гипертермии показано обращение к врачу. Такие симптомы могут указывать на присоединение осложнений.
Кто и когда может взять больничный при коронавирусе?
На выплаты по временной нетрудоспособности из Фонда социального страхования РФ могут претендовать только официально трудоустроенные граждане, с заработной платы которых ежемесячно удерживался налог.
Индивидуальным предпринимателям (ИП) и самозанятым, а также людям, работающим без официального трудоустройства выплаты не положены.
На оплачиваемый больничный может претендовать пациент с подтвержденным коронавирусом или вирусной пневмонией, вызванной CODID-19.
Больничный могут взять контактные лица, родственники, люди, которые ухаживают за больным и систематически с ним контактируют.
В частности, больничный может взять родитель, ребенок которого заболел.
Больничный на все время пандемии могут взять пациенты с хроническими заболеваниями, попадающие в группу риска по развитию осложнений.
Перечень таких заболеваний утвержден Комитетом по здравоохранению РФ и позволяет сотруднику взять больничный (важно! но только на все время карантина — срок, установленный регионом), предварительно встав на учет в поликлинику по месту жительства.
Больничный на работе могут взять граждане РФ, вернувшиеся из-за эпидемиологически неблагополучных стран и вынужденные провести две недели в самоизоляции в связи с карантином.
На больничный уходят работающие граждане старше 65 лет в связи со специальным распоряжением местных властей и Главного санитарного врача РФ, поскольку пожилые люди находятся в группе наиболее высокого риска при коронавирусе. Важно понимать, что денежная компенсация по болезни или в случае контакта с больным будет меньше заработной платы
Поэтому при легком течении коронавируса работник может договориться с работодателем об удаленной занятости
Важно понимать, что денежная компенсация по болезни или в случае контакта с больным будет меньше заработной платы. Поэтому при легком течении коронавируса работник может договориться с работодателем об удаленной занятости
Отправить пациента на больничный может только лечащий врач — государственной или частной клиники (при наличии соответствующей лицензии и возможности проведения медицинской экспертизы). Доктор уточнит жалобы и оценит состояние здоровья пациента. Врачи скорой помощи не уполномочены выдавать больничный.
При коронавирусе наблюдаются такие симптомы, как повышенная температура тела, общая слабость и утомляемость, потеря обоняния и другие нарушения в работе внутренних органов.
Если коронавирус спровоцировал воспаление легких, пациента, как правило, начинают беспокоить симптомы респираторного заболевания: одышка, кашель, дискомфорт в грудной клетке.
Но визуального осмотра, аускультации и пульсоксиметрии недостаточно для постановки диагноза и выдачи больничного листа. Коронавирус считается подтвержденным по результатам лабораторного ПЦР-теста. Если врач подозревает, что у пациента может быть пневмония, вызванная COVID-19, больному рекомендуют сделать КТ легких. Воспаление легких — распространенное осложнение новой коронавирусной инфекции. Для восстановления пациенту потребуется больше времени, при этом назначается более интенсивная терапия.
Для получения больничного пациентам с хроническими заболеваниями следует встать на учет в поликлинику. Пожилые люди старше 65 лет и люди, вернувшиеся из-за границы, вынуждены соблюдать режим самоизоляции, поэтому оформить больничный они могут дистанционно через портал Госуслуг. Такой порядок установлен специальным распоряжением Правительства РФ, но он не является окончательным и может быть изменен.
Если вы контактировали с зараженным человеком, то можете взять больничный по случаю карантина или уточнить у руководителя предприятия возможность работать две недели удаленно.
Больничный лист можно оформить в электронном или письменном виде. Эти данные заносят в базу ФСС, которая доступна работодателю после авторизации в личном кабинете.
В каждом листке временной нетрудоспособности проставляется код для выплаты пособия, который будет разным у пациентов с подтвержденным коронавирусом (код 01) и контактного лица, вынужденного без выраженных признаков заболевания уйти на карантин (код 03).
Цели и задачи реабилитации
Сильная боль в спине появляется при грыже, когда хрящевой диск, соединяющий позвонки, разрушается. Из него выходит ядро, которое пережимает нервы, идущие от головного мозга к разным частям тела. Из-за боли человек не может поднять руку, наклониться, повернуть шею. Иногда она настолько сильна, что обычное лечение грыжи не помогает, нужна операция.
Выделяют 2 типа хирургического вмешательства по удалению грыжи позвоночника:
- Открытая операция (дискоэктомия, ламинэктомия) – хирург снимает остеофиты, части тел, дуги позвонков и другие образования, которые вызвали защемление. Чтобы снизить давление на нервные волокна, укрепляет соседние позвонки специальными вставками. Открытые операции сложные, прибегают к ним в крайних случаях. Восстановление занимает несколько месяцев.
- Малоинвазивные вмешательства – врач устраняет грыжу через небольшой разрез с помощью эндоскопического оборудования или нуклеопластики. Пациент восстанавливается через несколько дней.
После дискоэктомии болевой синдром, спровоцированный защемлением спинного мозга и его корешков, исчезает быстро. Также устраняются причины, которые вызвали проблемы с движением, наклонами.
Но операция – не окончательный этап лечения грыжи. Впереди больного ждет реабилитация, цель которой – ускорить заживление восстановить функции позвоночника.
Врач разрабатывает действия, последовательное выполнение которых помогает решить такие задачи:
- предотвратить рецидивы;
- снизить риск осложнений, которые появляются после операций (тромбоза, келоидных рубцов);
- восстановить нормальную работу мышц;
- устранить проблемы, связанные с походкой, осанкой;
- выработать привычку правильно распределять нагрузку на спину.
Период восстановления и оценка результатов
Полное восстановление после классической абдоминопластики занимает 3-5 месяцев. В этот период следует избегать выполнения тяжелой физической работы. Показаны пешие прогулки, длительность которых нужно увеличивать постепенно. В первые 2-3 недели потребуется носить компрессионное белье, которое будет поддерживать поврежденные в ходе операции ткани и снижать нагрузку на них. Также показано соблюдение определенной диеты. Питаться нужно дробно, 5-6 раз в день. Нельзя употреблять продукты, способствующие повышенному газообразованию: бобовые, свежую капусту, алкоголь, газированные напитки, свежий хлеб и т. д.
Первые результаты коррекции становятся видны примерно через 2 недели, когда сходят послеоперационные отеки. Окончательно новая внешность формируется спустя 3-6 месяцев. За это время ткани полностью приживаются в новом положении. Достигнутые изменения могут сохраняться неопределенно долго, если вы будете следить за питанием, придерживаться здорового образа жизни, заниматься спортом.
Проведением абдоминопластики в г. Сочи занимаются специалисты клиники «МедиЭстетик». Здесь трудятся хирурги высокой профессиональной квалификации из России и Израиля. Многие из них имеют научные звания, занимаются разработкой и внедрением в практику новых методов работы. Клиника оснащена современной техникой экспертного уровня, имеют полностью оснащенные операционные, в которых можно проводить даже самые сложные вмешательства. Обращаясь к нам, вы получаете помощь европейского уровня в сочетании с прекрасным обслуживанием и условиями пребывания.
Как происходит оплата больничного
Работник бухгалтерии должен обратить внимание при приёме больничного листа у больного на правильность заполнения документа, подтверждающего заболевание
- Если срок болезни более 30 дней, то помимо подписи лечащего врача должна присутствовать подпись специалиста ВК.
- А при прохождении медицинской экспертизы, должны быть заполнены графы с указанием даты проведения, продления больничного или его закрытия с назначением иного.
- Личные данные сотрудника.
При нарушениях сотрудник должен обратиться по месту лечения с просьбой исправления ошибок. Если такого не происходит, то листок нетрудоспособности считается недействительным.
В любом случае больничный лист после операции он или нет, должен быть оплачен работодателем, если с сотрудником заключён трудовой договор и на него выплачиваются страховые взносы в Фонд Социального Страхования (ФСС).
Когда операция и реабилитация укладывается в 15-дневный срок, то сотрудник должен сдать больничный лист на предприятие, где в течение 10 дней он будет оплачен.
Оплата любого больничного зависит от некоторых факторов:
- Срока болезни с первого дня заболевания и до момента выписки;
- Стажа работника, в течение которого за него производились страховые отчисления;
- Среднего заработка за два последних года, предшествующих болезни.
Если срок по болезни исчисляется месяцами, то оплата происходит частями, за каждый продлённый листок. Это в силу того, что в бланке предусмотрено всего несколько строк для продления болезни.
Бухгалтер рассчитывает пособие по нетрудоспособности, возмещает средства у ФСС, а затем оплачивает сотруднику. Сумма выплаты зависит от количества лет стажа и выплачивается в размере 60, 80 и 100%.
Физиотерапия
Физиотерапевтические процедуры назначают, когда основной этап реабилитации завершен. Их действие направлено на улучшение кровообращения и лимфотока в больной спине. Это способствует снятию отека, воспалению, улучшает поставку питательных веществ к больной зоне. Результат – быстрое заживление тканей, восстановление мышц, нервных волокон.
В большинстве случаев врач назначает несколько процедур, которые улучшают действие друг друга. Это:
- Электромиостимуляция – электрическая стимуляция нервов и мышц, направленная на улучшение их работы.
- Ионофорез – ток малой силы и напряжения подается через электроды. Его действие направлено на улучшение состояния гладких мышц, кровеносных сосудов. Также с помощью процедуры можно доставить лекарства в более глубокие слои кожи.
- Магнитотерапия – воздействие на организм с помощью магнитных полей, что способствует улучшению нервных, иммунных, обменных процессов.
- УВЧ – воздействие на организм высокочастотного магнитного поля, что повышает проницаемость кровеносных сосудов. Улучшается проникновение к больной области питательных веществ, иммунных клеток. Это стимулирует рост, развитие и заживление тканей после удаления грыжи.
- Лазеротерапия – воздействие на больную область пучка концентрированного света, что способствует прогреванию мягких тканей, улучшению кровотока, заживлению больного участка.
- Диадинамотерапия – лечение током разной частоты, что оказывает обезболивающий эффект, улучшает обмен веществ, работу нервов и мышц.
Каждый курс физиотерапии состоит из 10-15 сеансов. Лечение можно продолжить после небольшого перерыва, если есть медицинские показания.
Мануальная терапия, массаж
Методы мануальной терапии, прежде всего – массаж, улучшат состояние мышц, нервной ткани. С их помощью можно:
- быстро восстановить объем движений;
- стимулировать регенерацию тканей;
- убрать неврологическую симптоматику, которая часто сохраняется после операции.
Массаж назначают не раньше третьего этапа реабилитации после операции грыжи позвоночника, иначе можно повредить недавно зажившие ткани. Хороший эффект дает сочетание мануальной терапии с другими физиотерапевтическими процедурами. Массаж должен проводить квалифицированный специалист, что подтверждается медицинским дипломом, отзывами, комментариями клиентов.
Корсет и шейный воротник
Корсет и шейный воротник — фиксирующие аксесуары, которые нужно носить после операции по удалению поясничной и шейной грыжи
Если была операция на межпозвоночную грыжу поясничного отдела, реабилитация предусматривает ношение полужесткого корсета. Если грыжа была в верхней части спины, нужен воротник Шанца.
Задача фиксирующих аксесуаров:
- правильно распределить нагрузку, снизив давление на шейный, грудной или поясничный отделы позвоночника;
- защитить спину от перегрузки;
- предупредить резкие движения;
- снизить болевые ощущения;
- быстрее восстановиться после операции.
Корсет и/или воротник надевают, выполняя ЛФК, занимаясь домашней работой. По отзывам, они очень помогают во время пеших прогулок, на работе. Когда врач разрешит ездить в машине за рулем, без корсета также не обойтись.
Надевают корсет и снимают, лежа на спине. Носить надо его не меньше 2 мес. после операции от 3 до 6 часов в сутки, а снимать – только на ночь и перед дневным отдыхом. Если врач разрешил выходить на работу, уточните у него, сколько часов надо быть в корсете. Постоянно носить его нельзя, поскольку слишком сильно ослабнут мышцы спины, что плохо отразится на работе опорно-двигательного аппарата.
Диета
В период реабилитации особое внимание уделяйте диете. Организм извлекает из продуктов питательные вещества, которые идут на построение клеток
Поэтому пища должна быть полезной, легкоусвояемой.
Мясной бульон, хрящи, холодец – природный аналог хондопротекторов, которые укрепляют ткани межпозвоночного диска, не допускают рецидива грыжи. Также продукты должны содержать клетчатку, витамины A, B, C, D, фосфор, марганец, калий, кальций. Именно поэтому включите в меню продукты их содержащие:
- нежирное мясо;
- субпродукты – почки, сердце, печень, мозги;
- яйца;
- орехи;
- бобовые;
- овощи, фрукты;
- мед;
- кисломолочные продукты.
Откажитесь от пищи, которая способствует набору веса, что создает нагрузку на позвоночник. Диетологи не рекомендуют жирные, маринованные, соленые, копченые продукты, советуют ограничить сладости.
В период реабилитации важно соблюдать диету
Виды абдоминопластики
Существует несколько разновидностей абдоминопластики, каждая из которых имеет свои положительные и отрицательные стороны.
- Классическая. Этот тип вмешательства позволяет провести коррекцию всех отделов живота, однако отличается наибольшей травматичностью. Подобные процедуры проводят при опущении тканей III-IV степени, больших диастазах, объемных грыжах. Разрез делается в надлобковой складке, которая впоследствии хорошо скрывает послеоперационный шрам.
- Мини-абдоминопластика. Используется для устранения дефектов, расположенных ниже пупка. Травматичность такой операции ниже, восстановительный период короче, шрам меньше по размеру. Основной недостаток мини-абдоминопластики заключается в ее ограниченных возможностях.
- Эндоскопическая. Позволяет устранить диастазы легкой степени, провести ушивание грыжевого дефекта. Работа ведется с помощью специальных инструментов через 3 прокола длиной около 1 см каждый. Нанесения разрезов не требуется. Подобные вмешательства практически никогда не сопровождаются осложнениями и имеют крайне короткий восстановительный период.
Все виды абдоминопластики проводятся под общим наркозом. Это позволяет избавить пациента от боли и дискомфорта во время операции. Для вас все выглядит так, как будто вы заснули в предоперационной, а проснулись уже в послеоперационной палате. Чтобы избежать болезненности в течение раннего восстановительного периода, применяются сильнодействующие анальгетики.
Операции на тонком кишечнике
Сращение, слипание
Адгезиолизис – это рассечение сращений, слипаний, рубцевании. Слипание может возникнуть вследствие хирургического вмешательства, травмы, опухоли или воспаления. Адгезия проводится двумя методами:
- Лапароскопическая, минимально инвазивная. Рассечение сращений или слипаний выполняется лапароскопом.
- Открытая (лапаротомия). Доступ осуществляется через большие разрезы на брюшной стенке. Затем рассекаются адгезии.
Наложение илеостомы
Илеостома – это выведение конца тонкой кишки через отдельное отверстие на брюшной стенке. Илеостома связывает тонкий кишечник и брюшную стенку таким образом, чтобы содержимое кишки выходило наружу. Создание такого искусственного выхода нужно при удаленной толстой кишке, дивертикулите, пулевых ранениях брюшной полости. Илеостома может быть двух видов:
- Одноствольная. Конец здоровой части кишки выводится наружу и пришивается к коже.
- Двуствольная. Петля тонкого кишечника выводится наружу через брюшную стенку, на ней делается разрез, после этого кишки подворачивается так, чтобы были видны два ее конца. Эта илеостома призвана разгрузить нижнюю часть кишечника. Обычно через несколько недель петля кишечника возвращается в брюшную полость.
Закрытие илеостомы
Когда в илеостоме пропадает необходимость, два конца кишечника соединяются в брюшной полости, и весь тонкий кишечник снова участвует в процессе пищеварения.
Дивертикул Меккеля
Дивертикул Меккеля – это выпячивание кишечной стенки (тонкой или подвздошной кишки). При таком заболевании пораженный участок иссекается.
Операция Уипла
Проводится при:
- раке головки поджелудочной железы;
- панкреатите в хронической форме;
- раке желчного протока;
- папиллярном раке.
В ходе такой операции удаляется головка поджелудочной железы, часть 12-перстной кишки, желчного пузыря, общего желчного протока, 2/3 желудка и близлежащих лимфоузлов.